بیهوشی و تشنج
تشنج حین بیهوشی بعلت اثرات آرامبخشی CNSو استفاده از شل کننده های عضلانی بسیار نادر است اگر چه ممکنست در دوره ریکاوری بصورت حرکات ناهماهنگ تونیک در اندامها
و حرکات ناگهانی و پرشی در عضلات صورت وچشم تظاهر نماید.
تشخیص تشنج بسیار مشکل است زیرا بیماران حتی در دوره بعد از عمل اثرات آرامبخشی داروها را دارند.
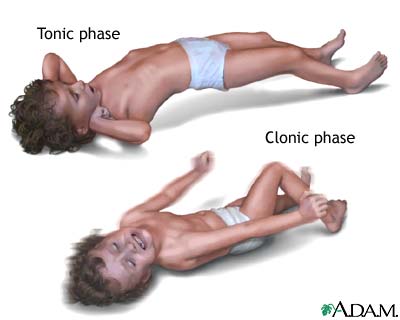 تشنج را باید از موارد زیر افتراق داد:
تشنج را باید از موارد زیر افتراق داد: - اثرات تحریکی CNS
-اثرات خواب آورهایی مثل متوهگزیتون که باعث سکسکه ، سرفه
و حرکات پرشی در اندامها میشود(خود محدود شونده اند)
-حرکات آتتوئید غیر تشنجی ناشی از دوزهای بالای فنوتیازینها
-سفتی عضلانی ناشی از فنتانیل و هم خانواده های آن
- تلاش غیر موثر بیماری که هنوز اثرات شلی عضلانی دارد (تلاش برای باز کردن چشمان و حرکت کردن)
-لرز بعد از عمل
دلایل لرز بعد از عمل
_ بیهوشی استنشاقی متعاقب هالوتان(حرکت غیر قابل کنترل دسته بزرگی از عضلات و سیخ شدن موها)
_از دست دادن دمای مرکزی بدن(بعلت تزریق مایعات فراوان طی عمل)
اهمیت فیزیولوژیک
لرز محدود شونده هالوتان و سایر حرکات شبه تشنجی برای CNSاهمیت اندکی دارند اما حرکات تشنجی بعد از عمل ممکنست باعث
ایجاد تشنج واقعی در هنگامیکه اثرات آرامبخشی هوشبرها در حال از بین رفتن است شوند.
خطرناکترین مشکل همراه تشنج بروز ژنرالیزه آنست که اجازه هوشیار شدن بیمار بین فواصل تشنج را نمیدهد و بنام صرع مقاوم مشهور است. حدود 10درصد بیمارانیکه دچار تشنج ژنرالیزه میشوند میمیرند و کسانیکه زنده می مانند دچار آسیبهای مغزی میشوند.
علل تشنج بعد از عمل ممکنست بیانگراختلال دائم یا موقت در عملکرد مغز(مرتبط به جراحی،بیهوشی یا دوره ریکاوری یا عارضه بیماری که بعلت آن بیمار تحت درمان است)باشد.
هر گونه تشنجی مصرف اکسیژن را افزایش میدهد و احتمال دارد
موجب هایپوکسی مغزی و افزایش ICPشود که به صدمه مغزی دائم می انجامد.
تشخیص و درمان
هر بیماریکه در ریکاوری دارای حرکات ناهماهنگ است باید از نظر تشنج کنترل شود.در صورت بروز واقعی لرز بعد از عمل،لرز هالوتانی،حرکات عضلانی بیش از حد و حرکات تشنجی کوچک باید افزایش مصرف O2را در نظر گرفت.
اگر میزان حرکات زیادتر شود یک آرامبخش با حد اقل اثرات
تضعیف تنفسی (مثل بنزودیازپینها) ویا فنی توئین با دوز 20mg آهسته وریدی تزریق شود.
درصورتیکه حرکات مهار نشوند بیمار را شل کرده و تهویه مکانیکی برقرار میکنیم(فقط ظواهر را می پوشاند)، درمان با داروهای ضد تشنج ادامه می یابد.
از عواملی که باعث فعالیت غیر طبیعی EEGمیشوند اجتناب میکنیم(مثل انفلوران و متوهگزیتون).
لادانوزین که یکی از متابولیتهای آتراکوریوم است فعالیت آنالپتیک دارد و میتواند موجب تشنج شود، البته در دوزهای معمول بالینی آتراکوریوم سطوح لادانوزین ایجاد شده کمتر از میزان لازم برای شروع تشنج است
سفتی عضلات
گاهی اوقات بیماریکه در دوره قبل از عمل تون عضلانی طبیعی داشته دچار درجاتی از سفتی تمام یا قسمتی از عضلات بدن میشود.
علل
-بیماری دیستروفی میوتونیک -هایپوکسی
-داروهایی که بر سیستم خارج هرمی اثر میگذارند
- افزایش ترشح کاتکول آمینها هایپوکلسمی
-آلکالوز
اهمیت فیزیولوژیک
شلی عضلات به هر علتی که باشد باعث افزایش شدید نیاز متابولیک میشود. هنگامیکه این مساله عضلات زیادی را درگیر
کند معادل یک ورزش بسیار سنگین انرژی مصرف میکند.
تهویه و اکسیژناسیون کافی همزمان با اقدامات درمانی برای برطرف کردن سفتی باید فراهم شود.سفتی عضلات شکم و قفسه
سینه ممکنست تهویه ریه های بیمار را غیر ممکن سازد.
علل وکنترل درمان
- مشتقات فنتانیل بخصوص سوفنتانیل . آلفنتانیل(سفتی خود محدود شونده است اما در بیمار قلبی نیاز به شل کردن و اینتوباسیون وجود دارد)
-سوکسامتونیوم موجب سفتی موقت عضلات بخصوص در صورت میشودکه با اینتوبه کردن سریع بیمار ممکنست رفع شود.بیمار باید با یک شل کننده عضلانی نان دپولاریزان فلج شود زیرا استفاده از دوز تکراری سوکسامتونیوم سفتی را شدیدتر میکند.
-داروهای فنوتیازینی در دوزهای بالا بعلت دپرسیون دوپامینرژیک خارج هرمی موجب سفتی عضلانی وسیع میشوند که اغلب با حرکات آتتوئید همراه است.
درمان شامل قطع مصرف دارو و تجویز O2میباشد. سفتی عضلانی پس درآمد هایپرپایرکسی بدخیم است این مساله زمان استفاده از هالوتان و سوکسامتونیوم شایعتر است.
متعاقب القای بیهوشی و ایجاد سفتی عضلانی باید ETCO2،BPو دمای بدن مانیتور شوند در صورت ادامه سفتی بیمار باO2
هایپرونتیله شده و شدیدا خنک شود، دانترولن سدیم وریدی تجویز شده و برای کاهش اسیدوز بیکربنات تجویز شود(آزمایش ABGضروری است).
شلی ناکافی عضلات
تشخیص
افزایش تدریجی فشار دمی لازم برای ایجاد حجم جاری بیانگر کاهش در کمپلیانس ریوی است که ناشی از برگشت تون عضلانی قفسه سینه و دیافراگم می باشد.
افزایش تدریجی در ETCO2میتواند بیانگر تهویه کاهش یافته
ناشی از کاهش کمپلیانس ریوی باشد.
این علایم که مربوط به کارکرد علامتدار عصبی عضلانی است براحتی ممکنست اشتباه شده و موجب تذکر جراح در مورد کفایت شلی عضلانی شود بنابراین متخصص بیهوشی باید با استفاده از استیمولاتور عصب محیطی قادر به تعیین میزان بلوک باشد...
اگر بیشتر از 2انقباض از 4انقباض رویت شوند بیانگر بازگشت کارکرد عصبی عضلانی است باید در نظر داشت دیافراگم نسبت به شل کننده های عضلانی غیر دپولاریزان مقاوم است و کارکرد دیافراگم شاید قبل از سایر عضلات ( عضلات صورت و عضلات جمع کننده انگشت شست)برگردد خصوصا اگر بیمار PCO2طبیعی یا کمی افزایش داشته باشد.
درمان
اگر در انتهای جراحی نیاز به شلی عضلانی ایجاد شد استفاده
از شل کننده های طولانی اثر موجب مشکلاتی در ریورس میشود،
در این مواقع در صورتیکه میزان بلوک عصبی عضلانی در حدی باشد که اولین 2انقباض از TOFبازنگردد...
...عمیق کردن بیهوشی با داروهای استنشاقی ممکنست برای فراهم آوردن یک محیط جراحی آرامتر کفایت کند متخصص بیهوشی شاید وسوسه شود برای ایجاد شلی بیشتر از دوز اندک سوکسامتونیوم استفاده کند اما سوکسا متونیوم در این زمان مانند استیل کولین اثر میکند و بلوک باقی مانده را ریورس میکند.
استفاده از مانیتور بلوک عصبی عضلانی موجب اجتناب از تجویز دوزهای اضافی داروی شل کننده به بیمار و جلوگیری از عوارض ناشی از آن میشود.
هایپوترمی
در حین بیهوشی و جراحی فاکتورهای متععدی باعث هایپوترمی میشوند اما این امرالزاما شامل هایپوترمی بالینی نمیشود مگر اینکه درجه حرارت بدن به کمتر از35 درجه سانتی گراد برسد.
علل
_ تنفس گازهای سرد و خشک
_ استفاده از محلولهای سرد آماده سازی جراحی
_ تماس سطوح مرطوب گرم (مثل پریتوئن) با هوا
_ تجویز مایعات داخل وریدی سرد
_اتساع عروق پوستی که با بیهوشی همراه است
تغییرات سریع هوا در اتاق عمل خصوصا جریان لامینار تهویه موجب از دست دادن سریع گرما حین بیهوشی میشود.
سرعت و میزان سرما به عوامل متعددی از جمله اندازه و نسبت سطح بدن،حجم خون بیمار ، درجه حرارت محیط،طول مدت عمل و استفتده از روشهایی که از هدر رفتن گرمای بدن جلوگیری میکنند دارد . افت درجه حرارت بدن
آهسته است و هایپوتری متوسط تا 35 درجه سانتی گراد در افراد بالغ با عارضه ای همراه نیست.
اهمیت فیزیولوژیک
هایپوترمی میتواند با ایجاد اتفاقات زیر اثر هوشبرها را طولانی کرده و کفایت اثر مکانیسم های انعقادی را کاهش دهد:
-کاهش HRوCOP -افزایش مقاومت عروق محیطی
-کاهش جریان خون کلیه و میزان ادرار
- کاهش عملکرد کبد
با ایجاد این حالات منحنی لنفکاک اکسیزن به سمت جپ منحرف شده و بعلت کاهش تولید متابولیک و کاهشCOP میزان دی اکسید کربن پایان دمی کم میشود و بنابراین حجم دقیقه ای کاهش می یابد.
در صورت افت درجه حرارت بدن به کمتر از 32 درجه سانتی گراد دیس ریتمی بروز میکند. تغییرات اولیه درECGشامل ظهور موجJ، برادیکاردی سینوسی ، بلوک درجه یک قلبی و تغییرات قطعه STمیباشد در درجه حرارت کمتر از 28 درجه سانتی گراد فیبریلاسیون بطنی میتواند رخ دهد. (با کاهش درجه حرارت بدن احتمال بروزPVCشایع است).
بدلیل اینکه در نوزادان نسبت سطح به حجم بیشتر است و مکانیسم های هموترمیک نیز توسعه نیافته
آنها نسبتا به هایپوترمی حین بیهوشی مستعد ترند.
درمان
هایپوترمی خفیف در یک بیمار بدون عارضه ممکنست به هیچ درمانی نیاز نداشته باشد اما چنانچه بیمار در یکی از دو محدوده سنی قرار داشت یا عمل جراحی طولانی باشد که با مقادیر قابل توجهی خونریزی و از دست دادن مایع همراه باشد
باید درمان را شروع کنیم.
درمان شامل موارد زیر است:
-افزایش درجه حرارت اتاق عمل
-پتوهای گرم کننده(در نوزادان)
- گرمکنها و مرطوب کننده های گازهای دمی
_استفاده از مایعات شستشوی گرم
_پوشاندن مناطق باز بدن بیمار
_گرم کردن فعال با استفاده از گرمکنهای تشعشعی
تهیه کننده : خانم کریمیان - دانشجوی کارشناسی ناپیوسته هوشبری زاهدان
منبع : problem of anesthesia
+ نوشته شده در ساعت توسط مجتبی سعیدی
|
 وبلاگ تخصصی بیهوشی
وبلاگ تخصصی بیهوشی