Anesthesia for Laparoscopic Surgery
پنوموپريتونئوم و پوزيشن بيمار براي لاپاراسكوپي باعث تغييرات فيزيولوژيكي مي شود كه management بيهوشي را عارضه دار مي كند.
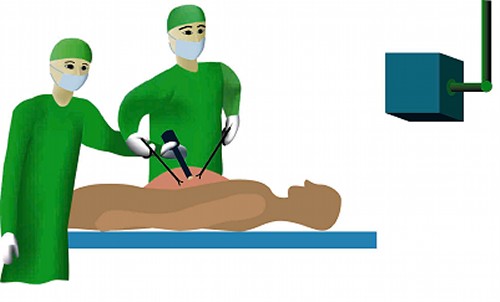 فاکتورهایی که باعث می شوند بیهوشی برای لاپاراسکوپی بالقوه روش پرخطری باشد عبارتند از:
فاکتورهایی که باعث می شوند بیهوشی برای لاپاراسکوپی بالقوه روش پرخطری باشد عبارتند از:
1- مدت عمل جراحي به روش لاپاراسكوپي
2- خطر آسيب به احشاء
3- اشكال در ارزيابي مقدارخونريزي
4- پنوموپريتونئوم و پوزيشن بيمار
تغييرات ونتیلاتوري و تنفسي در طي لاپاراسكوپي
دميدن Co2 به داخل پريتوئن باعث چهار عارضه اساسي تنفسي مي شود شامل:
1- آمفيزم زير جلدي Co2
2- پنوموتوراكس
3- Endobronchial Intubation
4- آمبولي گاز (Air Emboli)
تغييرات ونتيلاتوري
نوموپريتونئوم كمپليانس توراكوپولموناري را كاهش مي دهد.كمپليانس تا 30 50 درصد در افراد سالم چاق و IV –III ASA كاهش مي يابد اما شكل منحني فشار – حجم تغيير نمي كند ( ش 57 ص 2286). هنگامي كه پنوموپريتوئن ايجاد مي شود وثابت مي ماند كمپليانس تحت تاثير Tilting بعدي بيمار و يا افزايش ونتيلاسيون دقيقه اي براي پرهيز از هيپركاپني قرار نمي گيرد.
لطفا به ادامه مطلب توجه فرمایید
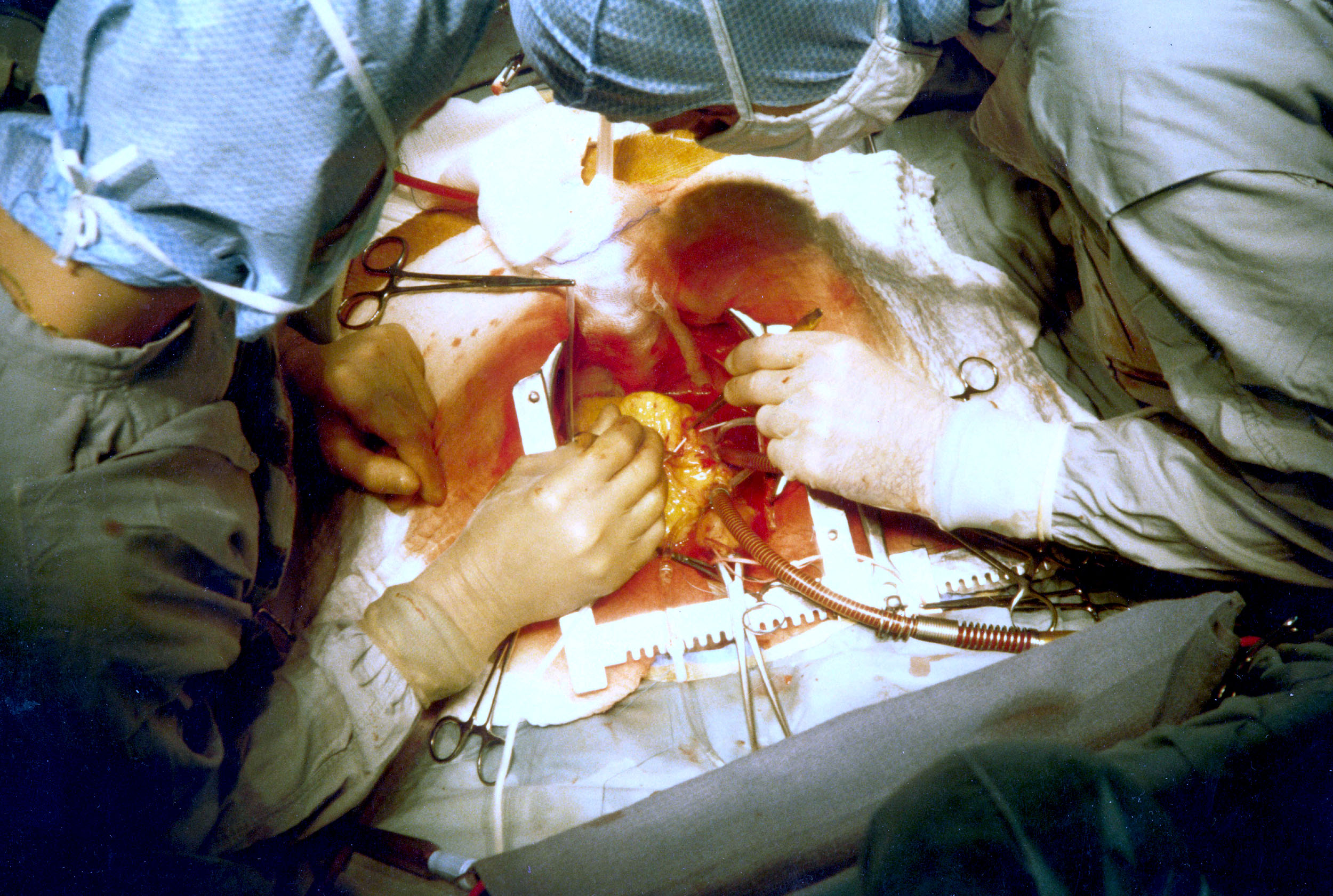 . پيشرفتهاي اخير در فهم بيولوژي آتروژنز پيشنهاد ميكند كه اختلال عملكرد آندوتلیال يك عنصر كليدي در پاتوژنز بيماري آترواسكلروتيك قلبي عروقي و عوارض آن ميباشد.
. پيشرفتهاي اخير در فهم بيولوژي آتروژنز پيشنهاد ميكند كه اختلال عملكرد آندوتلیال يك عنصر كليدي در پاتوژنز بيماري آترواسكلروتيك قلبي عروقي و عوارض آن ميباشد.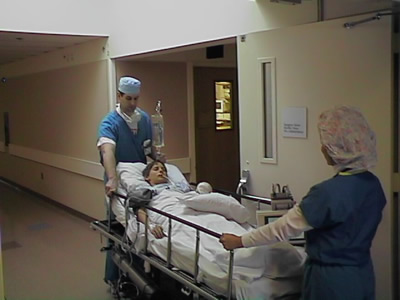 به محض اتمام جراحي و پانسمان كردن ، پرستار سركولر به همراه بيهوشي دهنده يا پرستار دوره ديده بيمار را به ريكاوري مي برند . وضعيت بيمار ( در صورت نياز ) براي حركت روي برانكارد( تخت مخصوص) تغيير مي كند؛ وضعيتي كه عروق خوني ، سوند ادراري و اندامهاي آتل گرفته شده حفظ شود مسئوليت حفظ راه هوايي بيمار با بيهوشي دهنده است. بيمار تا هنگاميكه بيهوشي دهنده اعلام آمادگي نكرده هرگز جابجا نمي شود.
به محض اتمام جراحي و پانسمان كردن ، پرستار سركولر به همراه بيهوشي دهنده يا پرستار دوره ديده بيمار را به ريكاوري مي برند . وضعيت بيمار ( در صورت نياز ) براي حركت روي برانكارد( تخت مخصوص) تغيير مي كند؛ وضعيتي كه عروق خوني ، سوند ادراري و اندامهاي آتل گرفته شده حفظ شود مسئوليت حفظ راه هوايي بيمار با بيهوشي دهنده است. بيمار تا هنگاميكه بيهوشي دهنده اعلام آمادگي نكرده هرگز جابجا نمي شود.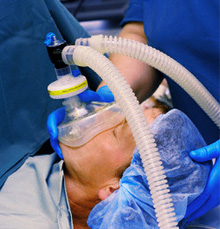 اداره بیهوشی
اداره بیهوشی 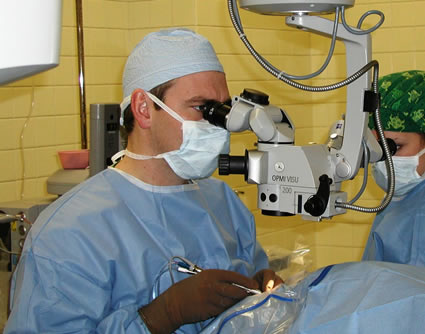 استفاده از بیهوشی عمومی در اطفال و نوزادان ضروری است زیرا همکاری بیمار حیاتی است .
استفاده از بیهوشی عمومی در اطفال و نوزادان ضروری است زیرا همکاری بیمار حیاتی است . بطور كلي اعمال جراحي به دو گروه الكتيو و اورژانسي تقسيم مي شوند . اعمال جراحي اورژانسي كه در آنها نياز به انجام بيهوشي است بسيار متفاوت بوده و كليه ارگانهاي بدن را مي تواند شامل شود . مثل همه موارد بيماران با عمل الكتيو در حد ممكن بايد شرح حال بيماري هاي زمينه اي ، مصرف دارو و سابقه بيهوشي قبلي ، حساسيت هاي دارويي و غير دارويي گرفته شود . معاينه فيزيكي كامل خصوصا در مورد دستگاه تنفس ، راه هوايي و وضعيت قلبي عروقي بايد انجام گردد . در صورتي كه عمل جراحي فوريت دارد نبايد وقت جهت رسيدن نتايج آزمايشات هدر رود .
بطور كلي اعمال جراحي به دو گروه الكتيو و اورژانسي تقسيم مي شوند . اعمال جراحي اورژانسي كه در آنها نياز به انجام بيهوشي است بسيار متفاوت بوده و كليه ارگانهاي بدن را مي تواند شامل شود . مثل همه موارد بيماران با عمل الكتيو در حد ممكن بايد شرح حال بيماري هاي زمينه اي ، مصرف دارو و سابقه بيهوشي قبلي ، حساسيت هاي دارويي و غير دارويي گرفته شود . معاينه فيزيكي كامل خصوصا در مورد دستگاه تنفس ، راه هوايي و وضعيت قلبي عروقي بايد انجام گردد . در صورتي كه عمل جراحي فوريت دارد نبايد وقت جهت رسيدن نتايج آزمايشات هدر رود .
 فیزیولوژی:
فیزیولوژی:
 فاکتورهایی که باعث می شوند بیهوشی برای لاپاراسکوپی بالقوه روش پرخطری باشد عبارتند از:
فاکتورهایی که باعث می شوند بیهوشی برای لاپاراسکوپی بالقوه روش پرخطری باشد عبارتند از: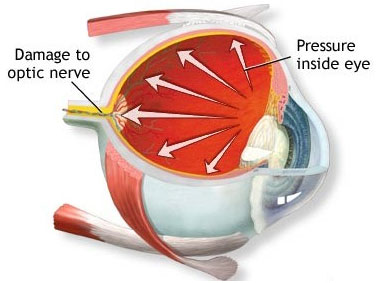 اکثر داروهای بیهوشی با مکانیسم هایی از قبیل شل شدن تون عضلات اسکلتی و دپرس کردن سیستم عصبی مرکزی ٬ افزایش جریان خروجی زلالیه و کاهش فشار خون ورید و شریان سبب کاهش IOP میگردند . در بین داروهای بیهوشی تنها کتامین و ساکسینیل کولین سبب افزایش IOP میگردند . مصرف داخل چشمی و نه عضلانی داروهای آنتی کولینرژیک سبب ایجاد میدریاز و بنبال آن افزایش IOP می گردد.
اکثر داروهای بیهوشی با مکانیسم هایی از قبیل شل شدن تون عضلات اسکلتی و دپرس کردن سیستم عصبی مرکزی ٬ افزایش جریان خروجی زلالیه و کاهش فشار خون ورید و شریان سبب کاهش IOP میگردند . در بین داروهای بیهوشی تنها کتامین و ساکسینیل کولین سبب افزایش IOP میگردند . مصرف داخل چشمی و نه عضلانی داروهای آنتی کولینرژیک سبب ایجاد میدریاز و بنبال آن افزایش IOP می گردد.
 آيا ميدانيد امروزه 85 درصد اعمال جراحي چشم با روش بيحسي موضعي انجام پذير است؟ با اينحال متاسفانه در كشور ما اعمال جراحي بيشتر بيماران بويژه سالمندان، با وجود خطر بالا، تحت بيهوشي عمومي صورت ميگيرد كه اين مساله بيشتر به علت نداشتن مهارت كافي در ايجاد بيحسي طولاني چشم است. بيشتر اوقات اين اقدام به وسيله چشمپزشكان صورت ميگيرد، در حالي است كه اين عمل در حيطه كاري متخصصان بيهوشي قرار دارد.
آيا ميدانيد امروزه 85 درصد اعمال جراحي چشم با روش بيحسي موضعي انجام پذير است؟ با اينحال متاسفانه در كشور ما اعمال جراحي بيشتر بيماران بويژه سالمندان، با وجود خطر بالا، تحت بيهوشي عمومي صورت ميگيرد كه اين مساله بيشتر به علت نداشتن مهارت كافي در ايجاد بيحسي طولاني چشم است. بيشتر اوقات اين اقدام به وسيله چشمپزشكان صورت ميگيرد، در حالي است كه اين عمل در حيطه كاري متخصصان بيهوشي قرار دارد.  وبلاگ تخصصی بیهوشی
وبلاگ تخصصی بیهوشی